ภาวะพังผืดในโพรงมดลูก (Intrauterine Adhesions): ภัยเงียบของผู้หญิงและการป้องกัน
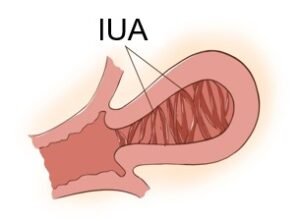
ภาวะพังผืดในโพรงมดลูก (Intrauterine Adhesions หรือ IUA) หรือที่รู้จักกันในชื่อ กลุ่มอาการแอสเชอร์แมน (Asherman’s Syndrome) คือภาวะที่มีเนื้อเยื่อแผลเป็นหรือพังผืดก่อตัวขึ้นภายในโพรงมดลูก ทำให้ผนังมดลูกด้านหน้าและด้านหลังยึดติดกันบางส่วนหรือทั้งหมด ภาวะนี้ถือเป็นภัยเงียบที่ส่งผลกระทบอย่างรุนแรงต่อสุขภาพของผู้หญิง โดยเฉพาะในด้านระบบประจำเดือนและภาวะเจริญพันธุ์
สาเหตุหลักของการเกิดพังผืดในโพรงมดลูก
สาเหตุที่สำคัญที่สุดคือ การบาดเจ็บหรือการเกิดบาดแผลต่อเยื่อบุโพรงมดลูก (Endometrium) โดยเฉพาะชั้นล่างสุด (Basal Layer) ซึ่งเป็นส่วนที่สร้างเยื่อบุโพรงมดลูกขึ้นมาใหม่ในแต่ละรอบเดือน เมื่อชั้นนี้ถูกทำลาย จะเกิดกระบวนการซ่อมแซมที่ผิดปกติกลายเป็นการสร้างแผลเป็นแทน
กิจกรรมหรือหัตถการที่เพิ่มความเสี่ยงได้แก่:
- การขูดมดลูก (Dilatation and Curettage – D&C): เป็นสาเหตุที่พบบ่อยที่สุด โดยเฉพาะการขูดมดลูกหลังการแท้ง, การยุติการตั้งครรภ์ หรือการขูดมดลูกเพื่อนำรกที่ค้างอยู่ออกหลังคลอด เนื่องจากเป็นช่วงที่มดลูกอ่อนแอและมีโอกาสบาดเจ็บได้ง่าย
- การผ่าตัดภายในโพรงมดลูก: เช่น การผ่าตัดเนื้องอกในโพรงมดลูก (Myomectomy) หรือติ่งเนื้อ (Polypectomy) ผ่านการส่องกล้อง (Hysteroscopy)
- การติดเชื้อในโพรงมดลูกรุนแรง (Endometritis): เช่น การติดเชื้อหลังคลอด หรือวัณโรคที่เยื่อบุโพรงมดลูก
- สาเหตุอื่นๆ: เช่น การใส่ห่วงอนามัยบางชนิด, การฉายรังสีบริเวณอุ้งเชิงกราน หรือการผ่าตัดมดลูกอื่นๆ
อาการที่น่าสงสัย
อาการของภาวะพังผืดในโพรงมดลูกมีความหลากหลายและอาจไม่ปรากฏในบางราย แต่สัญญาณเตือนที่พบบ่อยที่สุดเกี่ยวข้องกับการเปลี่ยนแปลงของประจำเดือน ได้แก่:
- ประจำเดือนมาน้อยผิดปกติ (Hypomenorrhea): ปริมาณเลือดประจำเดือนลดลงอย่างเห็นได้ชัด
- ไม่มีประจำเดือน (Amenorrhea): ประจำเดือนขาดหายไป ทั้งที่ไม่ใช่การตั้งครรภ์หรือเข้าสู่วัยหมดประจำเดือน
- ปวดประจำเดือนรุนแรง (Severe Dysmenorrhea): อาจเกิดจากการที่เลือดประจำเดือนไม่สามารถไหลออกมาได้ตามปกติเนื่องจากพังผืดขวางกั้น
- ภาวะมีบุตรยาก (Infertility): พังผืดทำให้ตัวอ่อนไม่สามารถฝังตัวได้
- ภาวะแท้งซ้ำซาก (Recurrent Pregnancy Loss): แม้ตัวอ่อนจะฝังตัวได้ แต่พังผืดก็ขัดขวางการเจริญเติบโตของทารกและรก
การวินิจฉัย
การวินิจฉัยที่แม่นยำจำเป็นต้องอาศัยเครื่องมือพิเศษ โดยวิธีที่เป็นมาตรฐานที่สุดคือ:
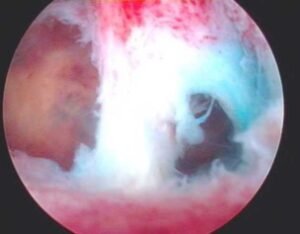
- การส่องกล้องตรวจในโพรงมดลูก (Hysteroscopy): ถือเป็น Gold Standard ในการวินิจฉัย แพทย์จะสอดกล้องขนาดเล็กเข้าไปในโพรงมดลูกเพื่อดูภาพจริง ทำให้สามารถประเมินความรุนแรงและตำแหน่งของพังผืดได้อย่างชัดเจน
- การฉีดสีตรวจท่อนำไข่และโพรงมดลูก (Hysterosalpingography – HSG): เป็นการฉีดสารทึบรังสีเข้าไปในโพรงมดลูก แล้วเอกซเรย์ดู หากมีพังผืดจะเห็นเป็นลักษณะเงาที่ผิดปกติ (Filling defects)
- การอัลตราซาวด์โดยฉีดน้ำเกลือ (Saline Infusion Sonohysterography – SIS): ช่วยให้เห็นขอบเขตของพังผืดได้ชัดเจนกว่าอัลตราซาวด์ปกติ
การรักษา
เป้าหมายของการรักษาคือการตัดเลาะพังผืดออก เพื่อคืนรูปร่างของโพรงมดลูกให้กลับมาใกล้เคียงปกติที่สุด และกระตุ้นให้เยื่อบุโพรงมดลูกเจริญขึ้นมาใหม่
- การผ่าตัดเลาะพังผืดผ่านกล้อง (Operative Hysteroscopy): เป็นวิธีการรักษาหลัก โดยศัลยแพทย์จะใช้เครื่องมือขนาดเล็ก เช่น กรรไกร หรือพลังงานไฟฟ้า สอดผ่านกล้องเข้าไปเพื่อตัดเลาะพังผืดออกอย่างระมัดระวัง ความชำนาญของแพทย์เป็นสิ่งสำคัญอย่างยิ่งเพื่อลดการสร้างบาดแผลใหม่
หัวใจสำคัญ: การป้องกันพังผืดในโพรงมดลูก
การป้องกันถือเป็นสิ่งที่ดีที่สุด สามารถแบ่งได้เป็น 2 ส่วนหลัก คือ การป้องกันไม่ให้เกิดซ้ำหลังการรักษา และการป้องกันไม่ให้เกิดขึ้นตั้งแต่แรก
1. การป้องกันการเกิดพังผืดซ้ำ (หลังผ่าตัดเลาะพังผืด)
หลังการผ่าตัดเลาะพังผืด มีความเสี่ยงสูงที่พังผืดจะกลับมาเป็นซ้ำ แพทย์จึงมักใช้วิธีป้องกันร่วมด้วย ดังนี้:
- การใส่แผ่นกั้นทางกายภาพ (Mechanical Barrier):
- การใส่สายสวนบอลลูน (Intrauterine Balloon): ใส่บอลลูนเล็กๆ ค้างไว้ในโพรงมดลูกประมาณ 7-14 วัน เพื่อกางให้ผนังมดลูกแยกจากกันในระหว่างที่แผลกำลังฟื้นตัว
- การใส่ห่วงอนามัย (IUD): เพื่อวัตถุประสงค์เดียวกันคือป้องกันไม่ให้ผนังมดลูกติดกัน
- การใช้เจลกั้นพังผืด (Anti-adhesion Gel Barrier):
- เป็นการใช้ เจลกรดไฮยาลูโรนิก (Hyaluronic Acid Gel) เช่น Hyaregen® Gel หรือ Materegen® Gel ฉีดเข้าไปในโพรงมดลูกหลังการผ่าตัด
- เจลจะทำหน้าที่เป็นแผ่นกั้นที่ยืดหยุ่นและเคลือบผิวแผลไว้ สร้างสภาวะแวดล้อมที่ชุ่มชื้น ช่วยให้เนื้อเยื่อฟื้นฟูโดยไม่ยึดติดกัน เจลจะคงอยู่ประมาณ 2 สัปดาห์แล้วสลายไปเองตามธรรมชาติ
- การให้ฮอร์โมนบำบัด (Hormone Therapy): แพทย์มักให้ฮอร์โมน เอสโตรเจน ในปริมาณสูงเพื่อกระตุ้นให้เยื่อบุโพรงมดลูกเจริญเติบโตและฟื้นตัวอย่างรวดเร็ว ตามด้วยฮอร์โมนโปรเจสเตอโรนเพื่อให้มีการหลุดลอกของเยื่อบุฯ เป็นการจำลองรอบเดือนปกติ
2. การป้องกันไม่ให้เกิดพังผืดตั้งแต่แรก (Primary Prevention)
- เลือกใช้เทคนิคที่นุ่มนวล: หากจำเป็นต้องยุติการตั้งครรภ์หรือนำชิ้นส่วนในโพรงมดลูกออก ควรพิจารณาใช้ การดูดสุญญากาศ (Manual Vacuum Aspiration – MVA) แทนการขูดมดลูกด้วยเครื่องมือโลหะแหลมคม (Sharp Curettage) เพราะสร้างบาดแผลต่อเยื่อบุน้อยกว่า
- ใช้การนำทางด้วยอัลตราซาวด์: การทำหัตถการโดยใช้อัลตราซาวด์นำทาง ช่วยให้แพทย์เห็นตำแหน่งและทำงานได้แม่นยำขึ้น ลดการบาดเจ็บที่ไม่จำเป็น
- รักษาการติดเชื้ออย่างรวดเร็ว: หากมีการติดเชื้อหลังคลอดหรือหลังแท้ง ควรรีบรักษาเพื่อไม่ให้การอักเสบลุกลามทำลายเยื่อบุโพรงมดลูก
- พิจารณาทางเลือกอื่น: ในบางกรณีของการแท้งบุตร อาจใช้ยาเพื่อช่วยขับชิ้นส่วนการตั้งครรภ์ออกมาแทนการขูดมดลูก
ภาวะพังผืดในโพรงมดลูกเป็นภาวะที่ส่งผลกระทบอย่างมากต่อคุณภาพชีวิตและโอกาสในการมีบุตรของผู้หญิง การตระหนักรู้ถึงความเสี่ยงจากหัตถการต่า งๆ และการเลือกวิธีการรักษาที่เหมาะสมและนุ่มนวลที่สุดเป็นสิ่งสำคัญ หากคุณมีอาการที่น่าสงสัย โดยเฉพาะหลังการขูดมดลูกหรือผ่าตัดในโพรงมดลูก ควรปรึกษาแพทย์ผู้เชี่ยวชาญด้านเวชศาสตร์การเจริญพันธุ์ เพื่อรับการวินิจฉัยและการรักษาที่ถูกต้องต่อไป

